氨基糖苷類抗生素:治療利器
氨基糖苷類抗生素(aminoglycoside antibiotics,AmAn)屬于靜止期殺菌藥,能與細菌核糖體中的 30S 亞基結合,抑制細菌蛋白質的合成,也可改變細菌細胞壁的通透性,使細胞內鹽類及營養物質外漏,導致細菌迅速死亡。在臨床上主要用于需氧革蘭陰性桿菌引起的嚴重全身性感染,包括膽道感染、骨和關節感染、 尿路感染、皮膚及軟組織感染等。
隱藏在背后的風險
AmAn 極性和解離度較大,口服很難吸收,在臨床以肌注和靜滴為主,反復用藥后易在腎皮質和內耳內、外淋巴液高濃度聚積。
性別、年齡、種族和燒傷等因素都會影響患者的表觀分布容積,從而影響 AmAn 血藥濃度。
AmAn類藥物治療濃度與中毒濃度接近,在給予相同劑量藥物后患者體內的血藥濃度存在較大的差異,從而影響藥物的療效甚至發生毒性反應,尤其在特殊人群中。
《抗菌藥物臨床應用指導原則》規定,對腎功能不全患者、老人以及新生兒等在使用氨基糖苷類藥物均需要進行TDM ,以提高療效和降低不良反應。腎功能異常患者宜在用藥后第2天測Cmax(給藥后5 min);在用藥第4-5天檢測Cmin(給藥前5 min),通過TDM指導臨床合理用藥,以避免濃度過高而引起毒性反應。
1
藥物監測:保駕護航
治療藥物監測(therapeutic drug monitoring,TDM)是一種對生物樣本中藥物及相關代謝物濃度進行檢測的技術。以藥動學(PK)和藥效學(PD)基礎理論為指導,借助分析技術檢測患者體內藥物濃度,評估患者給藥方案是否合適,以提高療效,降低毒性反應發生。對于治療窗窄、易發生不良反應且個體差異較大的AmAn,尤其需要定期進行TDM,以提高用藥安全,降低耳、腎毒性發生率,將臨床用藥從傳統的經驗模式提高到精準用藥水平。
該類抗生素有較長的抗生素后效應和首劑效應,且是濃度依賴性抗生素,臨床療效與峰濃度(Cmax)/最低抑菌濃度(MIC)比值成正相關,當 Cmax /MIC≥8-10,或藥-時曲線下面積(AUC)/MIC≥100-125時對革蘭陰性菌可獲良好療效,也可防止在治療過程中產生耐藥突變株。
2
給藥方案優化
AmAn臨床用藥常需要在經驗性給藥方案上根據TDM制定個體化給藥方案(常規給藥劑量見下表),來提高臨床治愈率,降低抗生素耐藥。
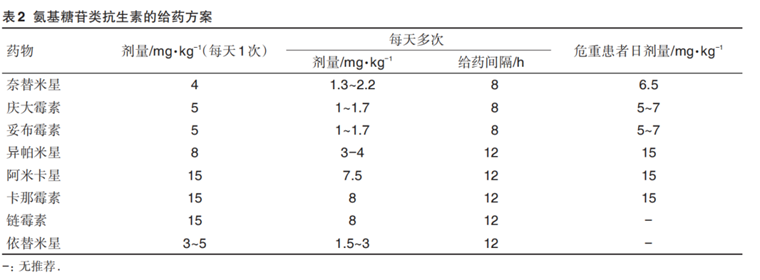
但AmAn治療濃度與中毒濃度接近,易發生毒性反應,使用時需要特別注意峰谷濃度值。該類抗生素治療濃度與中毒劑量具體數值見下表。
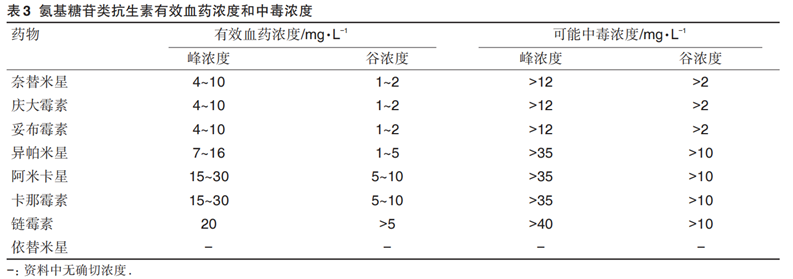
3
毒理機制研究進展
對AmAn的腎毒性進行研究后發現,首先藥物通過胞飲作用被近端小管細胞吸收后被轉運和聚集在溶酶體上,導致溶酶體磷脂變性,溶酶體破裂,出現磷脂尿,進一步導致腎小管細胞壞死,甚至腎衰竭。
主要機制可能有:
① AmAn 誘發氧化應激導致腎損傷,如阿米卡星和慶大霉素可明顯降低人腎小管上皮細胞系 HK-2的 SOD 活性, 升高MDA 和乳酸脫氫酶含量,引發毒性;
② AmAn 誘發正常細胞凋亡和壞死導致腎損傷,如慶大霉素和依替米星可以增加大鼠體內白細胞介素 1β(interleukin-1β,IL-1β)和腫瘤壞死因子 α(tumor necrosis factor-α,TNF-α)等促炎癥因子含量,導致腎小管上皮細胞凋亡。
4
防護措施
針對AmAn 腎毒性,研究者提出臨床上可以采取下列防護措施:
① 采用每天給藥1次的方案,通過降低胞飲作用而減少吸收;
② 避免與其他腎毒性藥物局部或全身合用;
③ 改變給藥途徑、研究毒性更低的抗生素,已有霧化氨基糖苷類藥物
用于治療慢阻肺;
③ 與藥物合用降低腎毒性,例如,地塞米松和他克莫司可以緩解慶大霉素代謝物引起的氧化應激細胞損傷。
總結:綜上所述,對AmAn進行TDM極有必要,通過TDM制定個體化給藥方案,可以有效降低其耳、腎毒性和耐藥,提高患者治愈率。
5
丹大產品解決方案
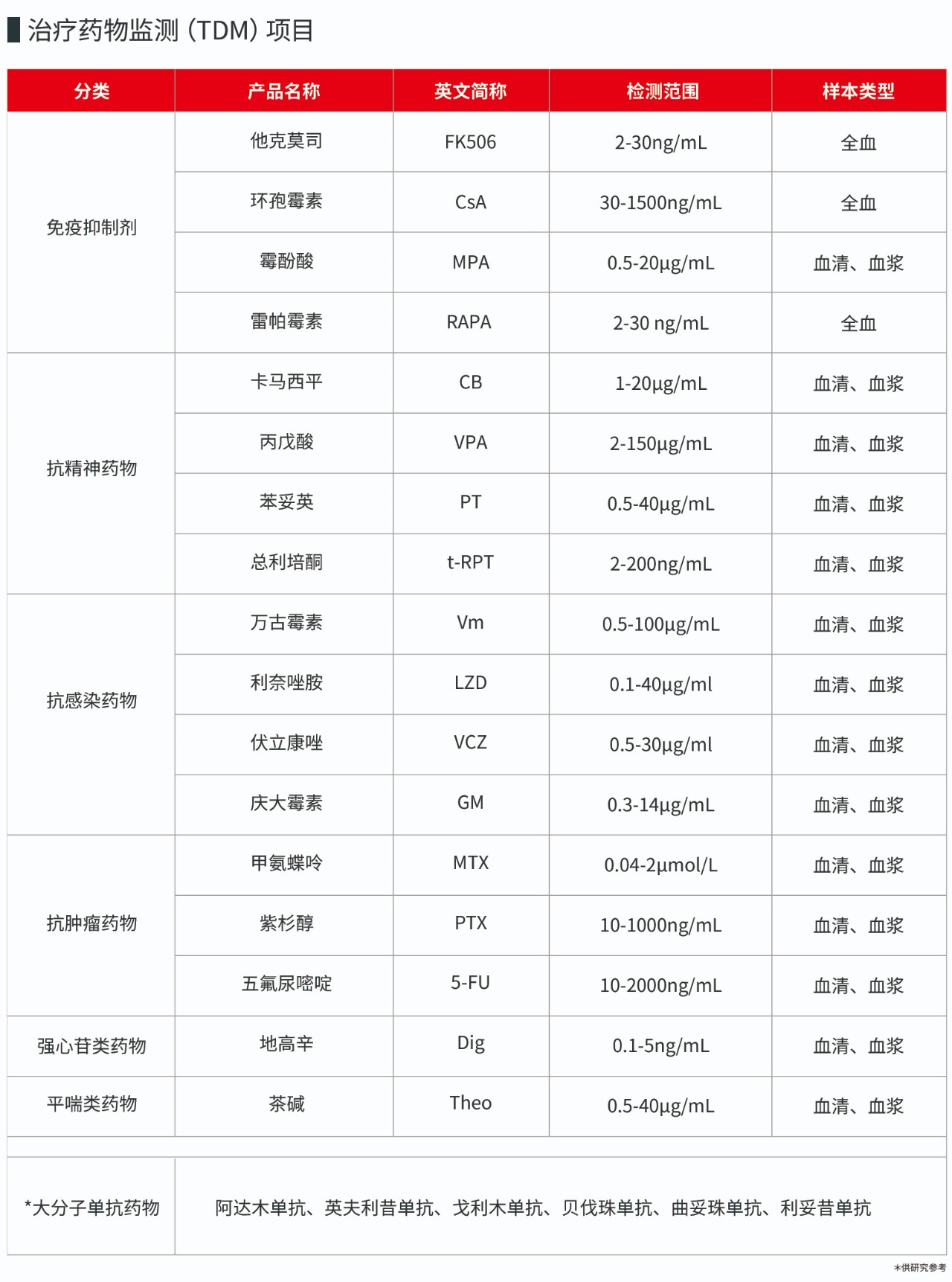
丹大生物基于化學發光平臺,提供抗感染藥物、免疫抑制劑、抗精神藥物、抗腫瘤藥物、強心苷類藥物、平喘類等多個系列的血藥濃度監測套餐(見下表)。其中“慶大霉素+他克莫司”藥物合用可降低腎毒性,對減輕毒副作用具有一定臨床價值(見上文)。丹大發光檢測儀器具備自動化程度高、測試速度快、檢測通量大、運行穩定、性能優越、溯源完善等的特點,可為不同層面的用戶提供完整的解決方案。
訂貨信息


相關推薦






